八大類腫瘤免疫療法適用的癌癥類型和作用機制
文章作者:80后菠蘿博士 文章來源:菠蘿因子

腫瘤免疫治療是近10年來抗癌領域最大的進展,給患者帶來全新希望。但最近后臺卻收到一條留言,說自己被免疫治療騙了:
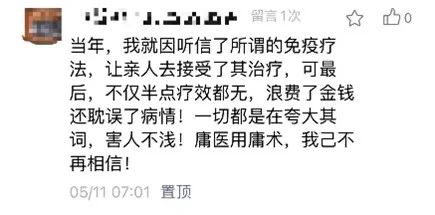
我好奇地追問了一句,結果發現果然不出所料,他又是被打著“免疫療法”的人忽悠了。
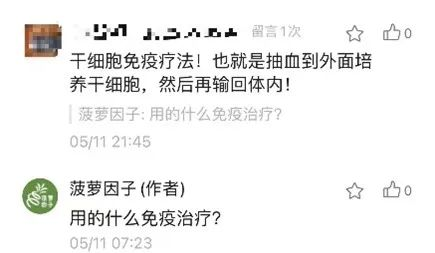
生意人永遠跑得比科學家快。隨著“免疫治療”這個概念的興起,市面上魚龍混雜,大家都號稱自己的是免疫療法,但科學家說的腫瘤免疫治療,和這種商家推廣的免疫治療是截然不同的。
讓我感覺尤其悲哀的是,騙他的這種招數,正是十年前“魏則西事件”中一模一樣的東西(魏則西之死的背后,誰應該承擔責任?)。只不過當年叫“生物免疫療法”,現在叫“干細胞免疫療法”。名字與時俱進,但套路亙古不變。當年魏則西死后,民怨太大消停了一陣子,但現在又死灰復燃了。
早在10年前,我就在《癌癥真相》這本書里寫過,簡單把免疫細胞抽出來擴增,然后再打回體內這種技術因為抗癌效果差早就被主流科研和醫療圈拋棄(擴展閱讀:謀財不害命,國內免疫療法現狀)。
留言的那位讀者,顯然沒有讀過我的書,不僅掉入陷阱,還對“腫瘤免疫治療”充滿了誤解,甚至會排斥靠譜的免疫治療,何其悲哀。
我無法列舉所有騙人的“免疫療法”,因為騙子想象力總是比我豐富得多。反過來,我今天給大家分享一下靠譜的腫瘤免疫治療,尤其是已經獲批的。對患者和家屬來說,最值得關注下面這八大類:

一:免疫檢查點抑制劑
這是應用最廣泛,也是改變患者命運最多的腫瘤免疫治療藥物。大家最熟悉的PD-1抑制劑、PD-L1抑制劑、CTLA-4抑制劑就屬于這類。從2014年首次全球上市以來,已經在20多個癌癥類型中獲批,幫助了數以百萬的患者。
中國上市的這類藥物有10多種,進口的國產的都有,而且很多已經納入醫保,價格是全球最低。我自己身邊就有好多人使用這類療法而重獲新生。
“免疫檢查點”是一大類調節和控制免疫反應的信號通路,除了PD-1/PD-L1/CTLA-4三種,還有更多靶點和藥物正在開發中,包括最近上市的LAG3抑制劑。
這類藥物我寫過很多科普文,這里就不展開了,大家感興趣的可以點擊閱讀��
首個PD-1抑制劑在中國大陸獲批!免疫藥物療效到底如何?抗癌「神藥」PD-1:你想知道的,都在這里!
二:CAR-T細胞療法
這是一種新型免疫細胞療法,通過基因改造免疫T細胞而對腫瘤進行定向攻擊。目前成功上市的CAR-T療法主要針對血液腫瘤,包括白血病、淋巴瘤和多發性骨髓瘤這三種。CAR-T用在其它實體腫瘤中的效果還不是特別好,離上市還有距離。
CAR-T我也寫過不少,尤其是Emily的故事,非常振奮人心,今年已經是她被CAR-T治愈的第12年。當年因為復發幾乎被放棄的6歲女孩,現在已經是一名健康的大學生!
點擊圖片查看Emily的故事��

但CAR-T的成功,也很大程度上推動了各種免疫細胞療法騙局的出現,因為一般老百姓連“干細胞”和“免疫細胞”都區分不了,更區分不了CAR-T免疫細胞療法和忽悠人的免疫細胞療法。留言的讀者就是上了這樣的當。
大家要記住,CAR-T療法是經過基因改造的免疫細胞。關鍵詞:基因改造!免疫細胞是有特性的,血液內99.99%以上的免疫細胞都不是抗腫瘤的,而主要抗細菌和抗病毒,所以直接把血液中的免疫細胞抽出來,增加一點數量再打回去這種方法,有可能讓人少感冒,但基本起不到抗癌的效果。
就像送了一大批男人上戰場。人數很多,但專業不對,全是宅男,上去都暈血了,那肯定不行。
我們要的是特種兵!CAR-T免疫細胞就是特種兵。這個技術的核心就是通過非常復雜的基因工程處理,改變免疫細胞的特性,讓它們針對癌細胞發起攻擊。
三:TIL細胞療法
這是另一種細胞免疫療法。TIL的中文名叫“腫瘤浸潤淋巴細胞”,用于臨床的歷史挺長了,從80年代就已經用在患者身上,主要治療黑色素瘤,甚至有晚期患者實現了臨床治愈。2024年2月,美國FDA批準了全球首個腫瘤浸潤淋巴細胞療法Lifileucel上市,用于耐藥的晚期黑色素瘤。
TIL細胞療法的基本原理是取出患者的腫瘤組織,從中提取免疫細胞,篩選針對腫瘤的部分大量擴增后,再回輸到體內,去和癌細胞PK。
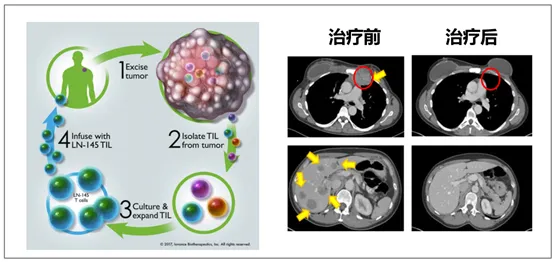
乍一聽,這和前面講的忽悠差不多啊?但其實二者有本質區別。
第一是免疫細胞來源不同,TIL的免疫細胞來自于腫瘤組織,這大大增加了抗癌免疫細胞的比例。據估計,腫瘤里分離出的免疫細胞,有50%左右能識別腫瘤,而魏則西使用的那種血液里面分離的免疫細胞,這個比例可能還不到0.1%。第二是TIL療法還增加了定向篩選過程,確保主要擴增的都是針對腫瘤的免疫細胞。這兩點,讓TIL療法最終取得了成功。
還是那句話,關鍵要的是針對腫瘤細胞的免疫細胞,要的是特種兵!
目前TIL有很多臨床研究正在進行,除了黑色素瘤,這項技術在宮頸癌、腎癌、頭頸癌、乳腺癌等都展現了初步效果,相信會有更多好消息。
四:單克隆抗體藥物
這類藥物一般被稱為靶向藥,但其實也和免疫調節密切相關。
抗體藥物具有很強的特異性,很多能特異結合在腫瘤細胞表面高表達的靶點上,比如乳腺癌里常用的曲妥珠單抗,針對的靶點就是乳腺癌細胞表面的HER2蛋白,而淋巴瘤常用的利妥昔單抗,針對的是淋巴瘤細胞表面的CD20。
抗體藥物結合靶點后,一方面可能阻斷腫瘤生長信號,另一方面也能激活免疫反應。天然情況下,表面有結合很多抗體的細胞,往往是被細菌或者病毒感染的細胞,所以其它免疫細胞看到這種被抗體包裹的細胞,就會認為是有問題的,從而開啟清除模式。單克隆抗體藥物大量結合在腫瘤細胞的表面,也產生了激活免疫系統,從而抗腫瘤生長的作用。
五:雙特異性抗體藥物
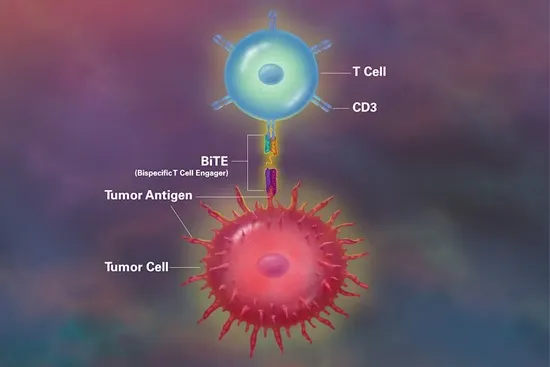
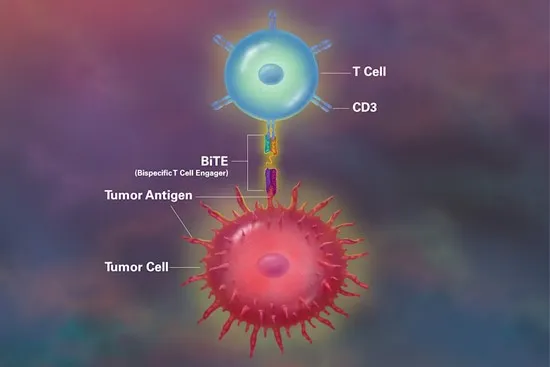
這也是一類抗體藥物,和單克隆抗體的區別就在于“雙特異”兩個字,簡單的說,單克隆抗體識別的靶點(也叫抗原)只有一個,而雙特異性抗體能同時識別兩個。
天然存在的抗體都是單抗原的,雙特異性抗體是完全人造的。為什么要這么干呢?因為當抗體能同時識別倆抗原的時候,就可能產生獨特的生物學特性。比如,有一類已經上市的雙特異性抗體叫做“雙特異性T細胞銜接器(英文縮寫是BiTE)”,這個抗體能同時結合腫瘤表面的抗原和免疫細胞表面的抗原,從而把更多免疫細胞拉到腫瘤細胞附近,對它們造成殺傷。很有趣的想法,對吧?
貝林妥歐單抗是第一個在全球范圍內被批準的“雙特異性T細胞銜接器”藥物。它一頭結合白血病細胞表面CD19這個抗原,一頭結合免疫細胞上的CD3抗原,然后就能激活免疫T細胞去攻擊CD19陽性的癌細胞。
大家能看出來,這種雙抗就像橋一樣,把免疫細胞和腫瘤細胞連了一起。同時還能看出,如果換一下抗體,針對不同的腫瘤抗原,就可能改變藥物的適用腫瘤類型。比如,換成針對BCMA的抗體,就成了針對多發性骨髓瘤的藥物,而就在2024年5月,針對小細胞肺癌的“雙特異性T細胞銜接器”剛在美國獲批上市,它針對的抗原則是DLL3。
六:腫瘤疫苗
“癌癥疫苗”廣義分為兩種,預防性疫苗和治療性疫苗。預防性腫瘤疫苗現在只有兩種,其實都是針對和腫瘤相關病毒的疫苗:HPV疫苗和乙肝HBV疫苗。
目前積極研究的“癌癥疫苗”基本都是治療性疫苗:也就是用在腫瘤發生后,用于激活免疫系統攻擊殘留的癌細胞,降低復發風險。
全球首個上市的治療性腫瘤疫苗是2010年在美國獲批的普列威(Provenge),它用于前列腺癌的治療。
最近10年這個領域取得了很大的進展,尤其是新冠的出現,大大提高了新型疫苗技術,包括mRNA疫苗的研發速度,這些都對腫瘤疫苗的開發起到了積極作用。同時,隨著人工智能技術的進步,個性化的腫瘤疫苗開始更廣泛嘗試。
近期針對皮膚癌、胰腺癌、頭頸癌等病種的腫瘤疫苗都取得了顯著進展,尤其是疫苗和其它免疫治療的聯合療法取得了很好的早期臨床數據,相信不久就會有新型治療性腫瘤疫苗獲批上市。
七:溶瘤病毒
用病毒來治療癌癥,聽起來挺科幻的,但倒也很符合中國老百姓心中“以毒攻毒”的理念。
溶瘤病毒并不是特定的一種病毒,而是指一類傾向于感染腫瘤細胞,同時在癌細胞里面能夠大量繁殖,最終讓腫瘤細胞裂解、破碎、死亡的病毒。好的溶瘤病毒不僅能直接殺死一部分癌細胞,同時還可能激活免疫系統來清掃殘余癌細胞,從而達到更好的效果,所以它本質也是一種免疫療法。
溶瘤病毒這個概念已經存在了很久,最初是有人發現腫瘤患者感染后,有少數情況腫瘤會自動縮小甚至消失,所以開始嘗試用病毒或細菌來刻意感染腫瘤患者,希望治療癌癥。但整體來看,這些天然病毒或者細菌的溶瘤效果并不好,起效概率很低。最新研究的溶瘤病毒都是經過基因改造的人工病毒,目標是在提高它溶瘤的效果的同時,降低病毒本身的致病性。
2015年,溶瘤病毒療法T-VEC 在美國獲批,用于晚期黑色素瘤的治療,開啟了現代溶瘤病毒的大門。它是一種經過基因修飾的單純皰疹病毒,它可以在腫瘤細胞內復制導致腫瘤細胞破裂,從而釋放出腫瘤源性抗原,同時,它還表達激活免疫系統的“粒細胞-巨噬細胞集落刺激因子(GM-CSF)”,從而加速抗腫瘤的免疫應答。
除此之外,溶瘤病毒在腦瘤中也有很不錯的進展。同樣由單純皰疹病毒 改造的Teserpaturev/G47Δ已經在日本獲批,用于膠質瘤的治療,而代號為PVS-RIPO的改良型脊髓灰質炎病毒也已經因為在膠質瘤中早期數據優秀,獲得了FDA的突破性療法認定,值得期待。
八:免疫調節劑
免疫調節劑其實算最早的一類腫瘤免疫治療,它們是一些能激活免疫系統的藥物。
比如白介素-2(IL-2),是體內調節免疫細胞非常重要的蛋白質因子。在身體被感染后,IL2會被各種細胞大量釋放,激活免疫細胞來清除垃圾。很早就有研究發現,大劑量注射IL2有抗癌效果,因此從上世紀90年代開始,“大劑量IL2”就作為一種新型免疫治療手段,被批準用于治療晚期腎癌和黑色素瘤。但它的問題是毒性太強,所以使用受到很大限制,最近科研重點就是改造白介素-2分子,降低毒性。
除了白介素-2,還有大家熟悉的干擾素,它除了用于抗病毒治療以外,也能用于某些腫瘤的治療,比如腎癌、黑色素瘤等,尤其是用于對其它療法耐藥的時候。
白介素2、干擾素等雖然出現得早,但由于種種原因,逐漸用得少了。
但有一類特殊的免疫調節劑,用得還很廣泛,那就是用于多發性骨髓瘤等血液腫瘤治療的藥物,比如泊馬度胺和來那度胺。
它們能調節免疫系統,同時還有和抗血管生成等機制來抑制腫瘤生長。現在依然是重要的標準療法。
小結
免疫檢查點抑制劑、CAR-T細胞療法、TIL細胞療法、單克隆抗體藥物、雙特異性抗體藥物、腫瘤疫苗、溶瘤病毒、免疫調節劑,這就是我希望大家都能知道的8大類靠譜的腫瘤免疫治療,它們各有各的適用癌癥類型和作用機制,值得大家多多了解。
等大家真正熟悉了這幾種療法背后的科學原理以及臨床研究數據,你就會對腫瘤免疫治療有很深的認識,也就很難被騙子忽悠了。
反正大家記住,任何給病人用的東西,無論把原理說得多么天花亂墜,客觀數據才是王道。
不管被人推薦什么樣的腫瘤療法,你的第一和第二個問題都應該是:臨床研究到了幾期?公開的數據在哪里?
如果拿不出臨床數據,還要收你很多錢,那就有問題了。如果是臨床研究療法,沒數據正常,但就不應該收費;如果是上市藥物,收費正常,但就應該有數據。
雖然騙子依然很多,但我相信科學的進步會幫助驅散烏云,會不斷有靠譜創新藥出現。我們一起期待,一起學習,一起與時俱進。